Prandin na liečbu cukrovky
Názov značky: Prandin
Všeobecné meno: repaglinid
obsah:
popis
farmakológia
Indikácie a použitie
kontraindikácie
Opatrenia
Nežiaduce reakcie
predávkovať
dávkovanie
dodané
Prandin, informácie o pacientovi (v jednoduchej angličtine)
popis
Prandin® (repaglinid) je perorálne liečivo znižujúce hladinu glukózy v krvi triedy meglitinidov používané v zvládanie diabetu mellitus 2. typu (známeho tiež ako diabetes mellitus nezávislý od inzulínu alebo NIDDM). Kyselina repaglinid, kyselina S (+) 2-etoxy-4 (2 ((3-metyl-1- (2- (1-piperidinyl) fenyl) -butyl) amino) -2-oxoetyl) benzoová), chemicky nesúvisí s perorálnou cestou sekretagogy sulfonylmočoviny inzulínu.
Štrukturálny vzorec je uvedený nižšie:
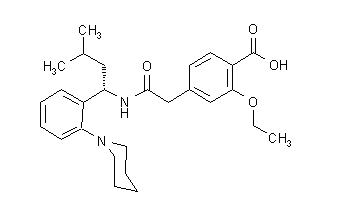
Repaglinid je biely až takmer biely prášok s molekulovým vzorcom C27H36N204 a molekulovou hmotnosťou 452,6. Tablety Prandin obsahujú 0,5 mg, 1 mg alebo 2 mg repaglinidu. Každá tableta navyše obsahuje tieto neaktívne zložky: hydrogenfosforečnan vápenatý (bezvodý), mikrokryštalická celulóza, kukuričný škrob, draselný polacrilín, povidón, glycerol (85%), stearát horečnatý, meglumín, a poloxamér. Tablety s obsahom 1 mg a 2 mg obsahujú ako farbivá oxidy železa (žlté a červené).
top
Klinická farmakológia
Mechanizmus akcie
Repaglinid znižuje hladiny glukózy v krvi stimuláciou uvoľňovania inzulínu z pankreasu. Táto akcia závisí od fungovania beta (Ÿ) buniek v pankreatických ostrovčekoch. Uvoľňovanie inzulínu je závislé od glukózy a znižuje sa pri nízkych koncentráciách glukózy.
Repaglinid uzatvára ATP-dependentné draslíkové kanály v membráne Ÿ buniek väzbou na charakteristických miestach. Táto blokáda draslíkových kanálov depolarizuje ß-bunku, čo vedie k otvoreniu vápnikových kanálov. Výsledný zvýšený prísun vápnika indukuje sekréciu inzulínu. Mechanizmus iónového kanála je vysoko tkanivovo selektívny s nízkou afinitou pre srdcové a kostrové svaly.
farmakokinetika
absorpcie:
Po perorálnom podaní sa repaglinid rýchlo a úplne absorbuje z gastrointestinálneho traktu. Po jednorazovej a opakovanej perorálnej dávke u zdravých jedincov alebo pacientov sa maximálne plazmatické hladiny liečiva (Cmax) objavia do 1 hodiny (Tmax). Repaglinid sa rýchlo vylučuje z krvného obehu s polčasom približne 1 hodinu. Priemerná absolútna biologická dostupnosť je 56%. Keď sa repaglinid podával s jedlom, priemerná Tmax sa nezmenila, ale priemerná Cmax a AUC (plocha pod krivkou závislosti času / plazmy) sa znížili o 20% a 12,4%.
distribúcia:
Po intravenóznom (IV) podaní u zdravých jedincov bol distribučný objem v rovnovážnom stave (Vss) 31 l a celkový telesný klírens (CL) bol 38 l / h. Väzba na proteíny a väzba na ľudský sérový albumín bola vyššia ako 98%.
metabolizmus:
Repaglinid je úplne metabolizovaný oxidačnou biotransformáciou a priamou konjugáciou s kyselinou glukurónovou po iv alebo perorálnej dávke. Hlavnými metabolitmi sú oxidovaná dikarboxylová kyselina (M2), aromatický amín (M1) a acylglukuronid (M7). Ukázalo sa, že enzýmový systém cytochrómu P-450, konkrétne 2C8 a 3A4, sa podieľa na N-dealkylácii repaglinidu na M2 a na ďalšej oxidácii na M1. Metabolity neprispievajú k glukózovému zníženiu repaglinidu.
vylučovanie:
V priebehu 96 hodín po podaní 14C-repaglinidu v jednej perorálnej dávke sa približne 90% rádioaktívnej značky vylúčilo v stolici a približne 8% v moči. Iba 0,1% dávky sa vylučuje močom ako pôvodná zlúčenina. Hlavný metabolit (M2) predstavoval 60% podanej dávky. Menej ako 2% pôvodnej drogy sa vylúčilo v stolici.
Farmakokinetické parametre:
Farmakokinetické parametre repaglinidu získané z jednorazovej skríženej štúdie u zdravých jedincov az a viacdávková, paralelná štúdia proporcionality na dávku (0,5, 1, 2 a 4 mg) u pacientov s diabetom 2. typu je zhrnutá v nasledujúca tabuľka:
| parameter | Pacienti s cukrovkou 2. typu * |
|
Dávka 0,5 mg 1 mg 2 mg 4 mg |
AUC0-24 hodín Priemer ± SD (ng / ml * h): 68.9 ± 154.4 125.8 ± 129.8 152.4 ± 89.6 447.4 ± 211.3 |
|
Dávka 0,5 mg 1 mg 2 mg 4 mg |
Cmax0-5 hodín Priemer ± SD (ng / ml): 9.8 ± 10.2 18.3 ± 9.1 26.0 ± 13.0 65.8 ± 30.1 |
|
Dávka 0,5 - 4 mg |
Tmax0-5 hodín Prostriedky (SD) 1,0 - 1,4 (0,3 - 0,5) hodiny |
|
Dávka 0,5 - 4 mg |
T ½ Prostriedky (Ind Range) 1,0 - 1,4 (0,4 - 8,0) h |
| parameter | Zdravé subjekty |
| CL na základe i.v. | 38 ± 16 l / h |
| Vss na základe i.v. | 31 ± 12 l |
| AbsBio | 56 ± 9% |
|
CL = celkový telesný klírens Vss= distribučný objem v rovnovážnom stave AbsBio = absolútna biologická dostupnosť |
* podáva sa preprandiálne tromi jedlami
Tieto údaje naznačujú, že repaglinid sa nehromadil v sére. Klírens perorálneho repaglinidu sa v rozmedzí dávok 0,5 - 4 mg nezmenil, čo naznačuje lineárny vzťah medzi dávkou a hladinou liečiva v plazme.
Variabilnosť expozície:
AUC repaglinidu po viacnásobných dávkach 0,25 až 4 mg s každým jedlom kolíše v širokom rozmedzí. Variačné koeficienty v rámci jednotlivca boli 36% a medzi jednotlivcami 69%. AUC v rozmedzí terapeutických dávok zahŕňala 69 až 1005 ng / ml * h, ale expozícia AUC až 5417 ng / ml * h bola dosiahnutá v štúdiách so zvyšovaním dávky bez zjavných nepriaznivých dôsledkov.
Špeciálne populácie:
Starší pacienti:
Zdraví dobrovoľníci boli liečení režimom 2 mg užívaným pred každým z troch jedál. Vo farmakokinetike repaglinidu neboli žiadne významné rozdiely medzi skupinou pacientov PRECAUTIONS, Geriatric Use)
deti:
U pediatrických pacientov sa nevykonali žiadne štúdie.
Rod:
Porovnanie farmakokinetiky u mužov a žien ukázalo, že AUC v rozmedzí dávok 0,5 mg až 4 mg bola o 15% až 70% vyššia u žien s diabetom 2. typu. Tento rozdiel sa neodráža vo frekvencii hypoglykemických epizód (muž: 16%; žena: 17%) alebo iné nepriaznivé účinky. Pokiaľ ide o pohlavie, nenaznačuje sa žiadna zmena v odporúčaní pre všeobecné dávkovanie, pretože dávkovanie pre každého pacienta by sa malo individualizovať, aby sa dosiahla optimálna klinická odpoveď.
závod:
Neuskutočnili sa žiadne farmakokinetické štúdie na hodnotenie účinkov rasy, ale v americkej jednoročnej štúdii u pacientov s pri cukrovke 2. typu bol účinok na zníženie hladiny glukózy v krvi porovnateľný medzi belochmi (n = 297) a Afroameričanmi (n = 33). V americkej štúdii dávka-odozva nebol zjavný rozdiel v expozícii (AUC) medzi belochmi (n = 74) a hispáncami (n = 33).
Liekové interakcie
Štúdie liekových interakcií uskutočňované na zdravých dobrovoľníkoch ukazujú, že Prandin nemal klinicky významný vplyv na farmakokinetické vlastnosti digoxínu, teofylínu alebo warfarínu. Súbežné podávanie cimetidínu s Prandinom významne nezmenilo absorpciu a dispozíciu repaglinidu.
Ďalej sa nasledujúce lieky študovali na zdravých dobrovoľníkoch so súčasným podávaním Prandinu. Nižšie sú uvedené výsledky:
Gemfibrozil a itrakonazol:
Súbežné podávanie gemfibrozilu (600 mg) a jednorazovej dávky 0,25 mg Prandinu (po 3 dňoch 600 mg dvakrát denne) gemfibrozil) viedla k 8,1-násobne vyššej AUC repaglinidu a predĺženému polčasu repaglinidu od 1,3 do 3,7 hodiny. Súbežné podávanie s itrakonazolom a jednorazovou dávkou 0,25 mg Prandinu (tretí deň po perorálnom podaní dávkovanie 200 mg počiatočnej dávky dvakrát denne 100 mg itrakonazolu) viedlo k 1,4-násobnému zvýšeniu AUC repaglinidu. Súčasné podávanie gemfibrozilu a itrakonazolu s Prandinom viedlo k 19-násobne vyššej AUC repaglinidu a predĺženiu polčasu repaglinidu na 6,1 hodiny. Koncentrácia repaglinidu v plazme sa po 7 hodinách zvýšila 28,6-násobne pri súbežnom podaní gemfibrozilu a 70,4-násobne pri kombinácii gemfibrozil-itrakonazol (pozri pozri časť 4.8). OPATRENIA, Drogové interakcie).
ketokonazol:
Súbežné podávanie 200 mg ketokonazolu a jednorazovej dávky 2 mg Prandinu (po 4 dňoch jedenkrát) denný ketokonazol (200 mg) spôsobil zvýšenie AUC a Cmax repaglinidu o 15% a 16%, resp. Zvýšenie bolo od 20,2 ng / ml do 23,5 ng / ml pre Cmax a od 38,9 ng / ml * h do 44,9 ng / ml * h pre AUC.
rifampín:
Súbežné podávanie 600 mg rifampínu a jednej dávky 4 mg Prandinu (po 6 dňoch 600 mg rifampínu jedenkrát denne) viedlo k 32% a Cmax repaglinidu o 26%. Poklesy boli od 40,4 ng / ml do 29,7 ng / ml pre Cmax a od 56,8 ng / ml * h do 38,7 ng / ml * h pre AUC.
V inej štúdii súčasné podávanie 600 mg rifampínu a jednej dávky 4 mg Prandinu (po 6 dňoch jedenkrát) denný rifampín 600 mg) mal za následok 48% a 17% zníženie mediánu AUC repaglinidu a mediánu Cmax resp. Stredné poklesy boli od 54 ng / ml * h do 28 ng / ml * h pre AUC a od 35 ng / ml do 29 ng / ml pre Cmax. Samotný prandin (po 7 dňoch 600 mg rifampínu jedenkrát denne) mal za následok 80% a 79% zníženie AUC repaglinidu a Cmax. Poklesy boli od 54 ng / ml * h do 11 ng / ml * h pre AUC a od 35 ng / ml do 7,5 ng / ml pre Cmax.
Levonorgestrel a etinylestradiol:
Súbežné podávanie kombinovanej tablety 0,15 mg levonorgestrelu a 0,03 mg etinylestradiolu podávané jedenkrát denne počas 21 dní s 2 mg Prandinu podávané trikrát denne (1. až 4. deň) a jednorazová dávka v 5. deň viedli k 20% zvýšeniu repaglinidu, levonorgestrelu a etinylestradiolu Cmax. Zvýšenie Cmax repaglinidu bolo od 40,5 ng / ml do 47,4 ng / ml. Parametre AUC etinylestradiolu sa zvýšili o 20%, zatiaľ čo hodnoty AUC repaglinidu a levonorgestrelu sa nezmenili.
simvastatín:
Súbežné podávanie 20 mg simvastatínu a jednej dávky 2 mg Prandinu (po 4 dňoch simvastatínu jedenkrát denne) mg a trikrát denne Prandin 2 mg) malo za následok 26% zvýšenie Cmax repaglinidu z 23,6 ng / ml na 29,7 ng / ml. AUC sa nezmenila.
Nifedipine:
Súbežné podávanie 10 mg nifedipínu s jednorazovou dávkou 2 mg Prandinu (po 4 dňoch trikrát denne) nifedipín 10 mg a trikrát denne Prandin 2 mg) vyústil do nezmenených hodnôt AUC a Cmax pre obe drogy.
klaritromycín:
Súbežné podávanie 250 mg klaritromycínu a jednej dávky 0,25 mg Prandinu (po 4 dňoch dvakrát) denný klaritromycín v dávke 250 mg) spôsobil zvýšenie AUC a Cmax repaglinidu o 40% a 67%, resp. Zvýšenie AUC bolo od 5,3 ng / ml * h do 7,5 ng / ml * h a zvýšenie Cmax bolo od 4,4 ng / ml do 7,3 ng / ml.
trimetoprim:
Súbežné podávanie 160 mg trimethoprimu a jednej dávky 0,25 mg Prandinu (po 2 dňoch dvakrát denne a jednej dávka tretí deň trimethoprimu 160 mg) viedla k 61% a 41% zvýšeniu AUC a Cmax repaglinidu, resp. Zvýšenie AUC bolo od 5,9 ng / ml * h do 9,6 ng / ml * h a zvýšenie Cmax bolo od 4,7 ng / ml do 6,6 ng / ml.
Renálna nedostatočnosť
Farmakokinetika repaglinidu v jednej dávke a v rovnovážnom stave sa porovnávala medzi pacientmi s cukrovkou 2. typu a normálnou funkciou obličiek. (CrCl> 80 ml / min), mierne až stredne závažné poškodenie funkcie obličiek (CrCl = 40 - 80 ml / min) a závažné poškodenie funkcie obličiek (CrCl = 20 - 40 ml / min). AUC aj Cmax repaglinidu boli podobné u pacientov s normálnou a miernou až stredne poškodenou funkciou obličiek (priemerné hodnoty 56,7 ng / ml * h vs 57,2 ng / ml * h a 37,5 ng / ml vs 37,7 ng / ml, v uvedenom poradí.) Pacienti so závažne zníženou funkciou obličiek mali zvýšenú priemernú AUC a Cmax hodnoty (98,0 ng / ml * h, respektíve 50,7 ng / ml), ale táto štúdia preukázala iba slabú koreláciu medzi hladinami repaglinidu a kreatinínom. klírens. Počiatočná úprava dávky sa nezdá byť potrebná u pacientov s miernou až stredne ťažkou poruchou funkcie obličiek. Avšak pacienti s cukrovkou 2. typu, ktorí majú závažné poškodenie funkcie obličiek, by mali začať liečbu Prandinom dávkou 0,5 mg - následne by sa pacienti mali starostlivo titrovať. Štúdie sa neuskutočnili u pacientov s klírensom kreatinínu pod 20 ml / min alebo u pacientov so zlyhaním obličiek vyžadujúcich hemodialýzu.
Hepatálna nedostatočnosť
Otvorená štúdia s jednorazovou dávkou sa uskutočnila u 12 zdravých jedincov a 12 pacientov s chronickým ochorením pečene (CLD) klasifikovaných podľa škály Child-Pugh a klírens kofeínu. Pacienti so stredne ťažkou až ťažkou poruchou funkcie pečene mali vyššie a dlhšie trvajúce sérové koncentrácie celkového aj neviazaného repaglinidu ako zdravé subjekty (AUChealthy: 91,6 ng / ml * h; AUCCLD pacienti: 368,9 ng / ml * h; Cmax, zdravý: 46,7 ng / ml; Cmax, CLD pacienti: 105,4 ng / ml). AUC bola štatisticky korelovaná s klírensom kofeínu. V skupinách pacientov sa nepozoroval žiadny rozdiel v profiloch glukózy. Pacienti s poškodenou funkciou pečene môžu byť vystavení vyšším koncentráciám repaglinidu a jeho pridružených metabolitov ako pacienti s normálnou funkciou pečene, ktorí dostávajú zvyčajné dávky. Preto sa má Prandin používať opatrne u pacientov s poruchou funkcie pečene. Mali by sa použiť dlhšie intervaly medzi úpravou dávky, aby sa umožnilo úplné vyhodnotenie odpovede.
Klinické štúdie
Testy na monoterapiu
Štyri týždne, dvojito zaslepená, placebom kontrolovaná štúdia závislosti dávky od dávky sa uskutočnila na 138 pacientoch s cukrovkou 2. typu s použitím dávok v rozmedzí od 0,25 do 4 mg užitých pri každom z troch jedál. Liečba prandínom viedla k zníženiu glukózy v pomere k dávke v celom rozsahu dávok. Hladiny inzulínu v plazme sa po jedle zvýšili a pred ďalším jedlom sa vrátili na východiskovú hodnotu. Väčšina účinku na zníženie hladiny glukózy v krvi nalačno bola preukázaná v priebehu 1 až 2 týždňov.
V dvojito zaslepenej, placebom kontrolovanej trojmesačnej titračnej štúdii boli dávky Prandinu alebo placeba pre každého pacienta zvýšila sa týždenne z 0,25 mg na 0,5, 1 a 2 mg, na maximum 4 mg, až kým sa nedosiahla hladina glukózy v plazme nalačno (FPG) hladina
Prandin vs. Liečba placebom: Priemerný FPG, PPG a HbA1c Zmeny od základnej hodnoty po 3 mesiacoch liečby:
| ||||||
| FPG (mg / dl) | PPG (mg / dl) | HbA1c (%) | ||||
| PL | R | PL | R | PL | R | |
| Baseline | 215.3 | 220.2 | 245.2 | 261.7 | 8.1 | 8.5 |
|
Zmena zo základnej línie (pri poslednej návšteve) |
30.3 | -31.0* | 56.5 | -47.6* |
1.1 | -0.6* |
|
FPG = hladina glukózy v plazme nalačno PPG = postprandiálna glukóza PL = placebo (N = 33) R = repaglinid (N = 66) |
Ďalšia dvojito zaslepená, placebom kontrolovaná štúdia sa uskutočnila s 362 pacientmi liečenými počas 24 týždňov. Účinnosť predprandiálnych dávok 1 a 4 mg sa preukázala znížením glukózy v krvi nalačno a HbA1c na konci štúdie. HbA1c pre skupiny liečené prandínom (kombinované skupiny 1 a 4 mg) na konci štúdie sa znížil v porovnaní s placebom liečenými skupinami skupina u predtým neliečených pacientov au pacientov predtým liečených perorálnymi hypoglykemickými látkami o 2,1% jednotiek a 1,7% jednotiek, resp. V tejto štúdii s pevnou dávkou boli pacienti, ktorí predtým neužívali perorálnu liečbu hypoglykémiou, a pacienti v relatívne dobrom stave glykemická kontrola na začiatku (HbA1c pod 8%) preukázala väčšie zníženie hladiny glukózy v krvi vrátane vyššej frekvencie hypoglykémie. Pacienti, ktorí boli predtým liečení a ktorí mali základnú hladinu HbA1c ¥ ‰ 8%, hlásili hypoglykémiu rovnakou mierou ako pacienti randomizovaní do skupiny s placebom. Keď pacienti, ktorí boli predtým liečení perorálnymi hypoglykemickými látkami, prešli na Prandin, priemerný nárast telesnej hmotnosti sa nezistil. Priemerný prírastok na hmotnosti u pacientov liečených Prandinom a predtým neliečených sulfonylmočovinami bol 3,3%.
Dávkovanie Prandinu v porovnaní s uvoľňovaním inzulínu súvisiaceho s jedlom sa skúmalo v troch štúdiách zahŕňajúcich 58 pacientov. Glykemická kontrola sa udržiavala počas obdobia, v ktorom sa menilo jedlo a dávkovanie (2, 3 alebo 4 jedlá denne; pred jedlom x 2, 3 alebo 4) v porovnaní s obdobím 3 pravidelných jedál a 3 dávkami denne (pred jedlom x 3). Ukázalo sa tiež, že Prandin sa môže podávať na začiatku jedla, 15 minút pred alebo 30 minút pred jedlom, s rovnakým účinkom na zníženie hladiny glukózy v krvi.
Liek Prandin sa porovnával s inými inzulínovými sekretagógmi v jednoročných kontrolovaných štúdiách, aby sa preukázala porovnateľnosť účinnosti a bezpečnosti. Hypoglykémia bola hlásená u 16% z 1228 pacientov s prandínom, 20% zo 417 pacientov s glyburidom a 19% z 81 pacientov s glipizidom. U pacientov liečených prandínom so symptomatickou hypoglykémiou sa u žiadneho nevyvinula kóma ani nevyžadovala hospitalizáciu.
Kombinované skúšky
Liek Prandin bol skúmaný v kombinácii s metformínom u 83 pacientov, u ktorých nebolo uspokojivo kontrolované cvičenie, diéta a samotný metformín. Dávka prandínu bola titrovaná počas 4 až 8 týždňov, po ktorej nasledovalo udržiavacie obdobie trvajúce 3 mesiace. Kombinovaná liečba Prandinom a metformínom viedla k signifikantne väčšiemu zlepšeniu glykemickej kontroly v porovnaní s monoterapiou repaglinidom alebo metformínom. HbA1c sa zlepšil o 1% jednotky a FPG sa znížil o ďalších 35 mg / dl. V tejto štúdii, kde sa dávkovanie metformínu udržiavalo na konštantnej úrovni, vykazovala kombinovaná terapia Prandinu a metformínu účinky šetriace dávku vzhľadom na Prandin. Vyššia odpoveď na účinnosť kombinovanej skupiny sa dosiahla pri nižšej dennej dávke repaglinidu ako v skupine s monoterapiou Prandinom (pozri tabuľku).
Liečba prandínom a metformínom: priemerné zmeny glykemických parametrov a hmotnosti oproti východiskovým hodnotám po 4 až 5 mesiacoch liečby *
| Prandin | kombinácie | metformín | |
| N | 28 | 27 | 27 |
|
Stredná konečná dávka (Mg / deň) |
12 |
6 (Prandin) 1500 (metformín) |
1500 |
| HbA1c (% jednotiek) | -0.38 | -1.41** | -0.33 |
| FPG (mg / dl) | 8.8 | -39.2** | -4.5 |
| Hmotnosť (kg) | 3.0 | 2.4*** | -0.90 |
* na základe analýzy zameranej na liečbu
** p <0,05, pre párové porovnania s Prandinom a metformínom.
*** p <0,05, pre párové porovnanie s metformínom.
Režim kombinovanej liečby Prandinu a pioglitazónu sa porovnával s monoterapiou s ktorýmkoľvek z látok samotných v a 24-týždňová štúdia, do ktorej bolo zaradených 246 pacientov predtým liečených sulfonylmočovinou alebo monoterapiou metformínom (HbA1c> 7.0%). Počet liečených pacientov bol: Prandin (N = 61), pioglitazón (N = 62), kombinácia (N = 123). Dávka prandínu bola titrovaná počas prvých 12 týždňov, po ktorej nasledovalo 12-týždňové udržovacie obdobie. Kombinovaná terapia viedla k významne väčšiemu zlepšeniu kontroly glykémie v porovnaní s monoterapiou (obrázok nižšie). Zmeny oproti východiskovým hodnotám pre dokončovacie látky v FPG (mg / dl) a HbA1c (%) boli: -39,8 a -0,1 pre Prandin, -35,3 a -0,1 pre pioglitazón a -92,4 a -1,9 pre kombináciu. V tejto štúdii, kde sa dávkovanie pioglitazónu udržiavalo na konštantnej úrovni, skupina s kombinovanou terapiou vykazovala účinky šetriace dávku vzhľadom na Prandin (pozri obrázok legenda). Vyššia odpoveď na účinnosť kombinovanej skupiny sa dosiahla pri nižšej dennej dávke repaglinidu ako v skupine s monoterapiou Prandinom. Priemerné zvýšenie telesnej hmotnosti spojené s kombináciou liečby Prandinom a pioglitazónom bolo 5,5 kg, 0,3 kg a 2,0 kg.
HbA1c Hodnoty z kombinovanej štúdie s prandínom / pioglitazónom
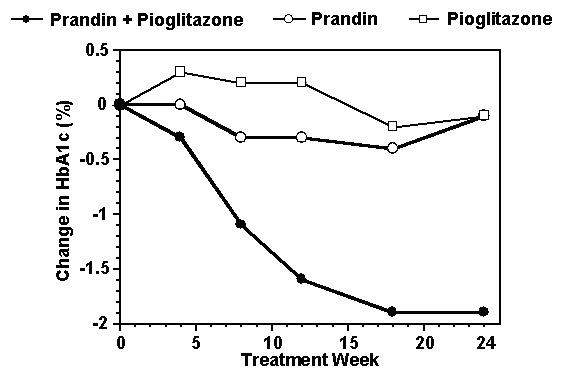
HbA1c hodnoty podľa týždňa štúdie pre pacientov, ktorí ukončili štúdiu (kombinácia, N = 101; Prandin, N = 35, pioglitazón, N = 26).
Subjekty s FPG nad 270 mg / dl boli zo štúdie vylúčené.
Dávka pioglitazónu: stanovená na 30 mg / deň; Medián konečnej dávky Prandinu: 6 mg / deň pri kombinácii a 10 mg / deň pri monoterapii.
Režim kombinovanej liečby Prandinu a rosiglitazónu sa porovnával s monoterapiou s ktorýmkoľvek z týchto liekov samostatne v 24-týždňovej štúdii, do ktorej bolo zaradených 252 pacientov predtým liečených sulfonylmočovinou alebo metformínom (HbA1c > 7.0%). Kombinovaná terapia viedla k významne väčšiemu zlepšeniu kontroly glykémie v porovnaní s monoterapiou (tabuľka nižšie). Glykemické účinky kombinovanej terapie boli šetriace dávku vzhľadom na celkovú dennú dávku Prandinu a celkovú dennú dávku rosiglitazónu (pozri tabuľku legenda). Väčšia odpoveď na účinnosť v skupine s kombinovanou terapiou sa dosiahla pri polovičnej strednej dennej dávke Prandinu a rosiglitazónu v porovnaní s príslušnými skupinami v monoterapii. Priemerná zmena hmotnosti spojená s kombinovanou terapiou bola vyššia ako pri monoterapii Prandinom.
Priemerné zmeny glykemických parametrov a hmotnosti oproti východiskovým hodnotám v 24-týždňovej kombinovanej štúdii s prandínom / rosiglitazónom *
| Prandin | kombinácie | rosiglitazón | |
| N | 63 | 127 | 62 |
| HbA1c (%) | |||
| Baseline | 9.3 | 9.1 | 9.0 |
| Zmena o 24 týždňov | -0.17 | -1.43** | -0.56 |
| FPG (mg / dl) | |||
| Baseline | 269 | 257 | 252 |
| Zmena o 24 týždňov | -54 | -94** | -67 |
| Zmena hmotnosti (kg) | +1.3 | +4.5*** | +3.3 |
Konečné priemerné dávky: rosiglitazón - 4 mg / deň v kombinácii a 8 mg / deň v monoterapii; Prandin - 6 mg / deň v kombinácii a 12 mg / deň v monoterapii |
* na základe analýzy zameranej na liečbu
** hodnota p = 0,001 pre porovnanie s jednou monoterapiou
*** p-hodnota <0,001 na porovnanie s Prandinom
top
Indikácie a použitie
Prandin je indikovaný ako doplnok k diéte a cvičeniu na zlepšenie kontroly glykémie u dospelých s diabetes mellitus 2. typu.
top
kontraindikácie
Prandin je kontraindikovaný u pacientov s:
- Diabetická ketoacidóza, s kómou alebo bez kómy. Tento stav sa má liečiť inzulínom.
- Diabetes 1. typu.
- Známa precitlivenosť na liečivo alebo jeho neaktívne zložky.
top
Opatrenia
všeobecne platí:
Prandin nie je určený na použitie v kombinácii s NPH-inzulínom (pozri časť 4.8) NEŽIADUCE REAKCIE, Kardiovaskulárne príhody)
Makrovaskulárne výsledky:
Neuskutočnili sa žiadne klinické štúdie, ktoré by preukázali presvedčivý dôkaz o znížení makrovaskulárneho rizika s Prandinom alebo akýmkoľvek iným antidiabetickým liekom.
hypoglykémie:
Všetky perorálne lieky znižujúce hladinu glukózy v krvi vrátane repaglinidu sú schopné vyvolať hypoglykémiu. Správny výber pacienta, dávkovanie a pokyny pre pacientov sú dôležité, aby sa predišlo hypoglykemickým epizódam. Pečeňová nedostatočnosť môže spôsobiť zvýšenie hladiny repaglinidu v krvi a môže znížiť glukoneogénnu kapacitu, čo zvyšuje riziko závažnej hypoglykémie. Starší, oslabených alebo podvyživených pacientov a pacientov s nadobličkami, hypofýzou, pečeňou alebo ťažkými renálna insuficiencia môže byť obzvlášť citlivá na hypoglykemické pôsobenie na zníženie hladiny glukózy drogy.
Hypoglykémia môže byť ťažko rozpoznateľná u starších ľudí au ľudí, ktorí užívajú beta-adrenergné blokátory. Hypoglykémia je pravdepodobnejšia pri nedostatočnom kalorickom príjme, po ťažkom alebo dlhodobom cvičení, po požití alkoholu alebo pri použití viac ako jedného liečiva znižujúceho hladinu glukózy.
Frekvencia hypoglykémie je vyššia u pacientov s cukrovkou 2. typu, ktorí neboli predtým liečení liekmi znižujúcimi hladinu glukózy v krvi (doteraz) alebo u ktorých je HbA1c menšia ako 8%. Prandin sa má podávať s jedlom, aby sa znížilo riziko hypoglykémie.
Strata kontroly nad hladinou glukózy v krvi:
Ak je pacient stabilizovaný akýmkoľvek diabetickým režimom vystavený stresu, ako je horúčka, trauma, infekcia alebo chirurgický zákrok, môže dôjsť k strate kontroly glykémie. V takomto prípade môže byť potrebné prerušiť podávanie Prandinu a podať inzulín. Účinnosť akéhokoľvek hypoglykemického liečiva pri znižovaní hladiny glukózy v krvi na požadovanú hladinu u mnohých pacientov klesá obdobie, ktoré môže byť spôsobené progresiou závažnosti cukrovky alebo zníženou reakciou na liek. Tento jav je známy ako sekundárne zlyhanie, aby sa odlíšil od primárneho zlyhania, pri ktorom je liek neúčinný u individuálneho pacienta pri prvom podaní lieku. Pred klasifikáciou pacienta ako sekundárneho zlyhania by sa malo posúdiť adekvátne nastavenie dávky a dodržiavanie diéty.
Informácie pre pacientov
Pacienti majú byť informovaní o potenciálnych rizikách a výhodách Prandinu ao alternatívnych spôsoboch liečby. Mali by byť informovaní aj o dôležitosti dodržiavania diétnych pokynov, pravidelného cvičebného programu a pravidelného testovania hladiny glukózy v krvi a HbA1c. Riziká hypoglykémie, jej príznaky a liečba a stavy, ktoré predurčujú jej vývoj a pacientom a zodpovednej rodine by sa malo vysvetliť súčasné podávanie iných liekov znižujúcich hladinu glukózy Členovia. Malo by sa vysvetliť aj primárne a sekundárne zlyhanie.
Pacienti majú byť poučení, aby užívali Prandin pred jedlom (2, 3 alebo 4-krát denne vopred). Dávky sa zvyčajne užívajú do 15 minút pred jedlom, ale čas sa môže líšiť od bezprostredne pred jedlom až po 30 minút pred jedlom. Pacienti, ktorí vynechajú jedlo (alebo pridajú ďalšie jedlo), by mali byť poučení, aby vynechali (alebo pridali) dávku pre toto jedlo.
Laboratórne testy
Odpoveď na všetky diabetické terapie sa má monitorovať pravidelnými meraniami krvi nalačno hladiny glukózy a glykozylovaného hemoglobínu s cieľom znížiť tieto hladiny smerom k normálu Rozsah. Počas úpravy dávky sa na stanovenie terapeutickej odpovede môže použiť glukóza nalačno. Potom by sa mala monitorovať glukóza aj glykozylovaný hemoglobín. Glykozylovaný hemoglobín môže byť zvlášť užitočný pri hodnotení dlhodobej glykemickej kontroly. Postprandiálne testovanie hladiny glukózy môže byť klinicky užitočné u pacientov, ktorých hladiny glukózy v krvi pred jedlom sú uspokojivé, ale ktorých celková glykemická kontrola (HbA1c) je nedostatočná.
Interakcie liečivo-liečivo
Údaje in vitro naznačujú, že prandín je metabolizovaný enzýmami cytochrómu P450 2C8 a 3A4. V dôsledku toho metabolizmus repaglinidu môže byť zmenený liekmi, ktoré ovplyvňujú tieto enzýmové systémy cytochrómu P450 indukciou a inhibíciou. Preto je potrebná opatrnosť u pacientov, ktorí užívajú Prandin a užívajú inhibítory a / alebo induktory CYP2C8 a CYP3A4. Účinok môže byť veľmi významný, ak sú obidva enzýmy inhibované súčasne, čo vedie k podstatnému zvýšeniu plazmatických koncentrácií repaglinidu. Liečivá, o ktorých je známe, že inhibujú CYP3A4, zahŕňajú antimykotiká, ako je ketokonazol, itrakonazol, a antibakteriálne látky, ako je erytromycín. Liečivá, o ktorých je známe, že inhibujú CYP2C8, zahŕňajú činidlá, ako je trimetoprim, gemfibrozil a montelukast. Liečivá, ktoré indukujú enzýmové systémy CYP3A4 a / alebo 2C8, zahŕňajú rifampín, barbituráty a karbamezapín. vidieť KLINICKÁ FARMAKOLÓGIA časť, Drogovo-liekové interakcie.
Údaje in vivo zo štúdie, ktorá hodnotila súčasné podávanie enzýmu 3A4 cytochrómu P450 inhibítorom klaritromycínu s Prandinom vyústil do klinicky významného zvýšenia repaglinidu plazmatické hladiny. Okrem toho sa pozorovalo zvýšenie plazmatických hladín repaglinidu v štúdii, ktorá hodnotila súčasné podávanie Prandinu s trimethoprimom, inhibítorom 2C8 enzýmu cytochrómu P-450. Toto zvýšenie plazmatických hladín repaglinidu môže vyžadovať úpravu dávky Prandinu. vidieť KLINICKÁ FARMAKOLÓGIAčasť, Drogovo-liekové interakcie.
Údaje in vivo zo štúdie, ktorá hodnotila súčasné podávanie gemfibrozilu s Prandinom u zdravých jedincov, viedli k významnému zvýšeniu hladín repaglinidu v krvi. Pacienti užívajúci Prandin by nemali začať užívať gemfibrozil; pacienti užívajúci gemfibrozil by nemali začať užívať Prandin. Súbežné použitie môže mať za následok zosilnené a predĺžené účinky repaglinidu na zníženie hladiny glukózy v krvi. Opatrnosť je potrebná u pacientov, ktorí už užívajú Prandin a gemfibrozil - majú sa monitorovať hladiny glukózy v krvi a môže byť potrebná úprava dávky Prandinu. U pacientov, ktorí súčasne užívajú Prandin a gemfibrozil, boli hlásené zriedkavé postmarketingové udalosti závažnej hypoglykémie. Gemfibrozil a itrakonazol mali synergický inhibičný účinok na prandín. Preto by pacienti užívajúci Prandin a gemfibrozil nemali užívať itrakonazol. vidieť KLINICKÁ FARMAKOLÓGIA časť, Drogovo-liekové interakcie.
Hypoglykemický účinok perorálnych liekov znižujúcich hladinu glukózy v krvi môžu byť zosilnené určitými liekmi vrátane nesteroidných protizápalových látok a iných liekov. ktoré sa vysoko viažu na bielkoviny, salicyláty, sulfonamidy, chloramfenikol, kumaríny, probenecid, inhibítory monoaminooxidázy a beta adrenergné blokovanie činidlá. Ak sa takéto lieky podávajú pacientovi, ktorý dostáva perorálne lieky znižujúce hladinu glukózy v krvi, treba pacienta dôkladne sledovať kvôli hypoglykémii. Ak sa takéto lieky odoberú pacientovi, ktorý dostáva perorálne lieky znižujúce hladinu glukózy v krvi, treba pacienta dôkladne sledovať kvôli strate glykemickej kontroly.
Niektoré lieky majú tendenciu vyvolávať hyperglykémiu a môžu viesť k strate kontroly glykémie. Medzi tieto lieky patria tiazidy a iné diuretiká, kortikosteroidy, fenotiazíny, produkty štítnej žľazy, estrogény, perorálne kontraceptíva, fenytoín, kyselina nikotínová, sympatomimetiká, lieky blokujúce vápnikové kanály a izoniazid. Ak sa tieto lieky podávajú pacientovi, ktorý dostáva perorálne lieky znižujúce hladinu glukózy v krvi, treba pacienta sledovať kvôli strate kontroly glykémie. Ak sa tieto lieky vysadia od pacienta, ktorý dostáva perorálne lieky znižujúce hladinu glukózy v krvi, treba pacienta dôkladne sledovať kvôli hypoglykémii.
Karcinogenéza, mutagenéza a zhoršenie plodnosti
Dlhodobé štúdie karcinogenity sa vykonávali počas 104 týždňov v dávkach až do 120 mg / kg telesnej hmotnosti vrátane (potkany) a 500 mg / kg telesnej hmotnosti / deň (myši) alebo približne 60 a 125-násobok klinickej expozície v mg / m2 Základom. U myší alebo samíc potkanov sa nezistil žiaden dôkaz karcinogenity. U samcov potkanov bol zvýšený výskyt benígnych adenómov štítnej žľazy a pečene. Význam týchto zistení pre ľudí nie je jasný. Dávky bez účinku na tieto pozorovania u samcov potkanov boli 30 mg / kg telesnej hmotnosti / deň pre nádory štítnej žľazy a 60 mg / kg telesnej hmotnosti / deň pre nádory pečene, ktoré sú nad 15 a 30-krát klinickou expozíciou v mg / m2 Základom.
Repaglinid bol negenotoxický v sérii štúdií in vivo a in vitro: Bakteriálna mutagenéza (Amesov test), in vitro test mutácie v bunkách V79 in vitro (HGPRT), in vitro test chromozomálnej aberácie v ľudských lymfocytoch, neplánovaná a replikujúca sa syntéza DNA v pečeni potkanov a in vivo mikronukleus myši a potkana Testy.
Plodnosť samcov a samíc potkanov nebola ovplyvnená podávaním repaglinidu v dávkach do 80 mg / kg telesnej hmotnosti / deň (samice) a 300 mg / kg telesnej hmotnosti / deň (samci); viac ako 40-násobok klinickej expozície na základe mg / m2.
tehotenstvo
Tehotenská kategória C
Teratogénne účinky
Bezpečnosť u tehotných žien nebola stanovená. Repaglinid nebol teratogénny u potkanov alebo králikov pri dávkach 40-krát (potkany) a približne 0,8-násobku (králik) klinickej expozície (na základe mg / m2) počas gravidity. Keďže reprodukčné štúdie na zvieratách nie vždy predpovedajú ľudskú odpoveď, mal by sa Prandin používať počas gravidity iba v nevyhnutných prípadoch.
Pretože najnovšie informácie naznačujú, že abnormálne hladiny glukózy v krvi počas tehotenstva sú spojené s vyšším výskytom vrodené abnormality, mnohí odborníci odporúčajú, aby sa inzulín používal počas tehotenstva na udržanie hladiny glukózy v krvi čo najbližšie k normálu ako sa dá.
Nonteratogénne účinky
Potomstvo matiek potkanov vystavených repaglinidu pri 15-násobnej klinickej expozícii na báze mg / m2 počas 17. až 22. dňa gravidity a počas pri laktácii sa vyvinuli nemateratogénne kostné deformity spočívajúce v skrátení, zhrubnutí a ohnutí humeru počas postnatálneho obdobie. Tento účinok sa nepozoroval pri dávkach do 2,5-násobku klinickej expozície (na základe mg / m2) v 1. až 22. deň gravidity alebo pri vyšších dávkach podávaných v 1. až 16. deň gravidity. Relevantná expozícia u ľudí sa doteraz neobjavila, a preto nie je možné stanoviť bezpečnosť podávania Prandinu počas gravidity alebo laktácie.
Dojčiace matky
V reprodukčných štúdiách na potkanoch sa zistili merateľné hladiny repaglinidu v materskom mlieku matiek a u mláďat sa pozorovala znížená hladina glukózy v krvi. Štúdie krížového pestovania naznačili, že zmeny kostry (pozri vyššie uvedené Nonteratogénne účinky) by sa mohli indukovať kontrolné mláďatá ošetrené liečenými matkami, hoci k tomu došlo v menšej miere ako u mláďat liečených v roku 2006 utero. Aj keď nie je známe, či sa repaglinid vylučuje do ľudského mlieka, je známe, že niektoré perorálne látky sa týmto spôsobom vylučujú. Pretože môže existovať potenciál hypoglykémie u dojčiacich detí a kvôli účinkom na dojčiace zvieratá, a malo by sa rozhodnúť o tom, či sa má prandin prerušiť u dojčiacich matiek, alebo či by sa matky mali prerušiť ošetrovateľstva. Ak sa prandin preruší a ak samotná strava nie je dostatočná na kontrolu hladiny glukózy v krvi, má sa zvážiť liečba inzulínom.
Pediatrické použitie
U pediatrických pacientov sa nevykonali žiadne štúdie.
Geriatrické použitie
V klinických štúdiách s repaglinidom trvajúcim 24 týždňov alebo viac bolo 415 pacientov starších ako 65 rokov. V jednoročných, aktívne kontrolovaných štúdiách sa nepozorovali žiadne rozdiely v účinnosti alebo nežiaducich udalostiach medzi týmito jedincami a tie menej ako 65 rokov iné ako očakávané zvýšenie kardiovaskulárnych príhod pozorované pri Prandine a komparátore súvisiace s vekom drogy. U starších jedincov nedošlo k zvýšeniu frekvencie ani závažnosti hypoglykémie. Iné hlásené klinické skúsenosti nezistili rozdiely v reakciách medzi staršími a staršími pacientmi mladších pacientov, ale nie je možné rozhodnúť o väčšej citlivosti niektorých starších jedincov na liečbu Prandinom von.
top
Nežiaduce reakcie
Hypoglykémia: Pozri OPATRENIA apredávkovania profily.
Prandin sa počas klinických skúšok podával 2931 jednotlivcom. Približne 1500 z týchto jedincov s diabetom 2. typu bolo liečených najmenej 3 mesiace, 1 000 najmenej 6 mesiacov a 800 najmenej 1 rok. Väčšina z týchto osôb (1228) dostala Prandin v jednej z piatich 1-ročných, aktívne kontrolovaných štúdií. Porovnávacími liekmi v týchto jednoročných štúdiách boli orálne sulfonylmočovinové lieky (SU) vrátane glyburidu a glipizidu. V priebehu jedného roka bolo kvôli nežiaducim účinkom prerušené 13% pacientov s Prandinom, ako aj 14% pacientov s SU. Najčastejšie nežiaduce účinky vedúce k vysadeniu lieku boli hyperglykémia, hypoglykémia a súvisiace príznaky (pozri časť 4.2) OPATRENIA). Mierna alebo stredne ťažká hypoglykémia sa vyskytla u 16% pacientov s Prandinom, 20% pacientov s glyburidom a 19% pacientov s glipizidom.
V nasledujúcej tabuľke sú uvedené bežné nežiaduce účinky u pacientov s Prandinom v porovnaní s placebom (v štúdiách trvajúcich 12 až 24 týždňov) a s glyburidom a glipizidom v jednoročných štúdiách. Profil nežiaducich udalostí Prandinu bol vo všeobecnosti porovnateľný s profilom pre sulfonylmočovinové lieky (SU).
Časté hlásené nežiaduce účinky (% pacientov) *
| EVENT | Prandin |
PLACEBO | Prandin |
SU |
| N = 352 | N = 108 | N = 1228 | N = 498 | |
| Štúdie s placebom | Aktívne kontrolované štúdie | |||
| metabolický | ||||
| hypoglykémie | 31** | 7 | 16 | 20 |
| dýchacie | ||||
| URI | 16 | 8 | 10 | 10 |
| zápal dutín | 6 | 2 | 3 | 4 |
| nádcha | 3 | 3 | 7 | 8 |
| bronchitída | 2 | 1 | 6 | 7 |
| gastrointestinálne | ||||
| nevoľnosť | 5 | 5 | 3 | 2 |
| Hnačka | 5 | 2 | 4 | 6 |
| zápcha | 3 | 2 | 2 | 3 |
| zvracanie | 3 | 3 | 2 | 1 |
| dyspepsia | 2 | 2 | 4 | 2 |
| svalov a kostí | ||||
| bolesti kĺbov | 6 | 3 | 3 | 4 |
| Bolesť chrbta | 5 | 4 | 6 | 7 |
| ostatné | ||||
| bolesť hlavy | 11 | 10 | 9 | 8 |
| paresthesia | 3 | 3 | 2 | 1 |
| Bolesť v hrudi | 3 | 1 | 2 | 1 |
| Infekcie močových ciest | 2 | 1 | 3 | 3 |
| Porucha zubov | 2 | 0 | <1 | <1 |
| alergie | 2 | 0 | 1 | <1 |
* Udalosti - 2% pre skupinu Prandin v placebom kontrolovaných štúdiách a â ‰ ¥ udalosti v skupine s placebom
** Pozri popis skúšky v KLINICKÁ FARMAKOLÓGIA, Klinické štúdie.
Kardiovaskulárne príhody
V jednoročných štúdiách porovnávajúcich Prandin so sulfonylmočovinami bol výskyt angíny porovnateľný (1,8%) pre obidve liečby, s výskytom bolesti na hrudníku 1,8% pre Prandin a 1,0% pre sulfonylmočoviny. Výskyt iných vybraných kardiovaskulárnych príhod (hypertenzia, abnormálne EKG, myokard infarkt, arytmie a búšenie srdca) bol â ‰ ¤ 1% a nelíšil sa medzi Prandinom a porovnávacie lieky.
Výskyt celkových závažných kardiovaskulárnych nežiaducich udalostí vrátane ischémie bol vyšší v prípade repaglinidu (4%) ako v prípade sulfonylmočovinových liekov (3%) v kontrolovaných porovnávacích klinických skúšaniach. V jednoročných kontrolovaných štúdiách nebola liečba Prandinom spojená s nadmernou úmrtnosťou v porovnaní s mierami pozorovanými pri iných perorálnych liekoch na báze hypoglykémie.
Súhrn závažných kardiovaskulárnych príhod (% z celkového počtu pacientov s príhodami) v skúškach porovnávajúcich prandín so sulfonylmočovinami
| Prandin | SU | |
| Celková expozícia | 1228 | 498 |
| Vážne CV udalosti | 4% | 3% |
| Srdcové ischemické príhody | 2% | 2% |
| Úmrtia v dôsledku udalostí CV | 0.5% | 0.4% |
* glyburid a glipizid
Sedem kontrolovaných klinických štúdií zahŕňalo kombinovanú liečbu Prandinom s NPH-inzulínom (n = 431), inzulínom formulácie samotné (n = 388) alebo iné kombinácie (sulfonylmočovina plus NPH-inzulín alebo Prandin plus metformín) (N = 120). U pacientov liečených Prandinom plus sa vyskytlo šesť závažných nežiaducich účinkov na ischémiu myokardu NPH-inzulín z dvoch štúdií a jedna udalosť u pacientov používajúcich inzulínové formulácie samostatne z inej štúdie študovať.
Zriedkavé nežiaduce udalosti (<1% pacientov)
Menej časté nepriaznivé klinické alebo laboratórne udalosti pozorované v klinických štúdiách zahŕňali zvýšené pečeňové enzýmy, trombocytopéniu, leukopéniu a anafylaktoidné reakcie.
Aj keď nebol preukázaný žiadny príčinný vzťah s repaglinidom, skúsenosti po uvedení lieku na trh zahŕňajú hlásenia o nasledujúcich zriedkavých prípadoch nežiaduce účinky: alopécia, hemolytická anémia, pankreatitída, Stevensov-Johnsonov syndróm a ťažká hepatálna dysfunkcia vrátane žltačky a hepatitída.
Kombinovaná terapia s tiazolidíndiónmi
Počas 24-týždňovej klinickej skúšky s kombinovanou terapiou Prandin-rosiglitazón alebo Prandin-pioglitazón (spolu 250 pacientov v kombinovanej terapii), hypoglykémia (hladina glukózy v krvi <50 mg / dl) sa vyskytla u 7% pacientov s kombinovanou terapiou v porovnaní so 7% pri monoterapii Prandinom a 2% pri tiazolidíndióne monoterapia.
Periférny edém bol hlásený u 12 z 250 pacientov s kombinovanou terapiou Prandin-tiazolidíndión a 3 zo 124 pacientov s monoterapiou tiazolidíndiónom, pričom v týchto štúdiách s Prandinom neboli hlásené žiadne prípady monoterapia. Po korekcii na mieru predčasného ukončenia liečby v liečebných skupinách percento pacientov, u ktorých sa vyskytli periférne edémy za 24 týždňov liečby bolo 5% pri kombinovanej terapii Prandin-tiazolidíndión a 4% pri tiazolidíndióne monoterapia. U 2 z 250 pacientov (0,8%) liečených liekom Prandin-tiazolidíndión boli hlásené prípady edému s kongestívnym zlyhaním srdca. Obaja pacienti mali v anamnéze ochorenie koronárnych artérií a boli liečení diuretikami. V liečebných skupinách s monoterapiou neboli hlásené žiadne porovnateľné prípady.
Priemerná zmena hmotnosti oproti východiskovej hodnote bola pri liečbe Prandin-tiazolidíndiónom +4,9 kg. Na kombinovanej terapii Prandin-tiazolidíndión neboli žiadni pacienti, ktorí mali zvýšené hladiny pečeňových transamináz (definované ako trojnásobok hornej hranice normálnych hladín).
top
predávkovať
V klinickom skúšaní dostávali pacienti 14 dní zvyšujúce sa dávky Prandinu až na 80 mg denne. Málo nepriaznivých účinkov, okrem tých, ktoré súviseli so zamýšľaným účinkom zníženia hladiny glukózy v krvi. Hypoglykémia sa nevyskytla, keď sa podávalo jedlo s týmito vysokými dávkami. Hypoglykemické príznaky bez straty vedomia alebo neurologických nálezov sa majú liečiť agresívne perorálnou glukózou a úpravou dávkovania liečiva a / alebo stravovacích návykov. Dôkladné monitorovanie môže pokračovať, až kým lekár nie je presvedčený, že pacient nie je v nebezpečenstve. Pacientov treba starostlivo sledovať najmenej 24 až 48 hodín, pretože hypoglykémia sa môže po zjavnom klinickom uzdravení opakovať. Neexistuje dôkaz o tom, že repaglinid je dialyzovateľný hemodialýzou.
Závažné hypoglykemické reakcie s kómou, záchvatmi alebo inými neurologickými poruchami sa vyskytujú zriedkavo, ale predstavujú lekárske pohotovosti vyžadujúce okamžitú hospitalizáciu. Ak je diagnostikovaná alebo existuje podozrenie na hypoglykemickú kómu, pacient by mal dostať rýchlu intravenóznu injekciu koncentrovaného (50%) roztoku glukózy. Potom by mala nasledovať kontinuálna infúzia zriedenejšieho (10%) roztoku glukózy rýchlosťou, ktorá udrží hladinu glukózy v krvi na úrovni vyššej ako 100 mg / dl.
top
Dávkovanie a spôsob podávania
Neexistuje žiadny pevný dávkovací režim na zvládanie diabetu 2. typu s Prandinom.
Hladina glukózy v krvi pacienta by sa mala pravidelne monitorovať, aby sa stanovila minimálna účinná dávka pre pacienta; detegovať primárne zlyhanie, t.j. neprimerané zníženie hladiny glukózy v krvi pri maximálnej odporúčanej dávke liečiva; a detekovať sekundárne zlyhanie, t. j. stratu adekvátnej odpovede na zníženie hladiny glukózy v krvi po počiatočnej dobe účinnosti. Hladiny glykozylovaného hemoglobínu majú význam pri monitorovaní dlhodobej odpovede pacienta na terapiu.
Krátkodobé podávanie Prandinu môže byť dostatočné v období prechodnej straty kontroly u pacientov zvyčajne dobre kontrolovaných diétou.
Dávky prandínu sa zvyčajne užívajú do 15 minút pred jedlom, ale čas sa môže líšiť od bezprostredne pred jedlom až po 30 minút pred jedlom.
Počiatočná dávka
U pacientov, ktorí sa predtým neliečili alebo ktorých HbA1c je <8%, by počiatočná dávka mala byť 0,5 mg pri každom jedle. U pacientov predtým liečených liekmi znižujúcimi hladinu glukózy v krvi, ktorých HbA1c je 8%, je počiatočná dávka 1 alebo 2 mg pri každom jedle preprandiálne (pozri predchádzajúci odsek).
Úprava dávky
Úpravy dávkovania sa majú určiť na základe odpovede na krvnú glukózu, zvyčajne nalačno. Testovanie postprandiálnej hladiny glukózy môže byť klinicky užitočné u pacientov, ktorých hladiny glukózy v krvi pred jedlom sú uspokojivé, ale ktorých celková glykemická kontrola (HbA1c) je nedostatočná. Preprandiálna dávka sa má zdvojnásobiť až na 4 mg pri každom jedle, až kým sa nedosiahne uspokojivá odpoveď na glukózu v krvi. Po každej úprave dávky má uplynúť najmenej jeden týždeň na vyhodnotenie odpovede.
Odporúčané rozmedzie dávky je 0,5 mg až 4 mg užité s jedlom. Prandin sa môže podávať preprandiálne dvakrát, trikrát alebo štyrikrát denne v reakcii na zmeny v stravovacích návykoch pacienta. Maximálna odporúčaná denná dávka je 16 mg.
Správa pacientov
Dlhodobá účinnosť by sa mala monitorovať meraním hladín HbA1c približne každé 3 mesiace. Nedodržanie vhodného dávkovacieho režimu môže vyvolať hypoglykémiu alebo hyperglykémiu. Pacienti, ktorí nedodržiavajú predpísaný diétny a liečebný režim, majú tendenciu prejavovať neuspokojivú odpoveď na liečbu vrátane hypoglykémie. Ak sa u pacientov užívajúcich kombináciu Prandinu a tiazolidíndiónu alebo Prandínu a metformínu vyskytne hypoglykémia, dávka Prandinu sa má znížiť.
Pacienti, ktorí dostávajú iné perorálne hypoglykemické látky
Ak sa Prandin používa na nahradenie liečby inými perorálnymi hypoglykemickými látkami, môže sa začať s užívaním Prandinu deň po podaní konečnej dávky. Pacientov treba následne starostlivo sledovať kvôli hypoglykémii kvôli možnému prekrývaniu účinkov lieku. Ak sa prenášajú zo sulfonylmočovinových činidiel s dlhším polčasom rozpadu (napr. Chlórpropamid) na repaglinid, môže byť indikované dôkladné sledovanie až jeden týždeň alebo dlhšie.
Kombinovaná terapia
Ak monoterapia Prandinom nemá za následok primeranú kontrolu glykémie, môže sa pridať metformín alebo tiazolidíndión. Ak monoterapia metformínom alebo tiazolidíndiónom nezabezpečuje primeranú kontrolu, môže sa pridať Prandin. Počiatočná dávka a úprava dávky pre kombinovanú liečbu Prandinom je rovnaká ako pre monoterapiu Prandinom. Dávka každého liečiva by sa mala starostlivo upraviť, aby sa stanovila minimálna dávka potrebná na dosiahnutie požadovaného farmakologického účinku. Ak tak neurobíte, môže to viesť k zvýšenému výskytu hypoglykemických epizód. Malo by sa použiť vhodné monitorovanie meraní FPG a HbA1c, aby sa zabezpečilo, že pacient nebude vystavený nadmernej expozícii lieku alebo zvýšenej pravdepodobnosti zlyhania sekundárneho lieku.
top
Ako dodávané
Tablety prandínu (repaglinidu) sa dodávajú ako nebalené bikonvexné tablety dostupné v sile 0,5 mg (biela), 1 mg (žltá) a 2 mg (broskyňová). Tablety sú vyrazené symbolom býka Novo Nordisk (Apis) a zafarbené na označenie sily.
| 0,5 mg tablety (biele) | Fľaše po 100 | NDC 00169-0081-81 |
| Fľaše po 500 | NDC 00169-0081-82 | |
| Fľaše s objemom 1000 | NDC 00169-0081-83 | |
| 1 mg tablety (žlté) | Fľaše po 100 | NDC 00169-0082-81 |
| Fľaše po 500 | NDC 00169-0082-82 | |
| Fľaše s objemom 1000 | NDC 00169-0082-83 | |
| 2 mg tablety (broskyňa) | Fľaše po 100 | NDC 00169-0084-81 |
| Fľaše po 500 | NDC 00169-0084-82 | |
| Fľaše s objemom 1000 | NDC 00169-0084-83 |
Uchovávajte pri teplote neprevyšujúcej 25 ° C.
Chráňte pred vlhkosťou. Uchovávajte fľaše tesne uzavreté.
Dávkovanie v uzavretých nádobách s bezpečnostnými uzávermi.
Licencované podľa amerického patentu č. RE 37,035.
Prandin® je registrovaná ochranná známka spoločnosti Novo Nordisk A / S.
Vyrobené v Nemecku pre
Novo Nordisk Inc.
Princeton, NJ 08540
1-800-727-6500
www.novonordisk-us.com
© 2003-2008 Novo Nordisk A / S
Prandin, informácie o pacientovi (v jednoduchej angličtine)
Podrobné informácie o príznakoch, príznakoch, príčinách, liečbe cukrovky
naposledy aktualizované 06/2009
Informácie v tejto monografii nie sú určené na pokrytie všetkých možných použití, pokynov, bezpečnostných opatrení, liekových interakcií alebo nepriaznivých účinkov. Tieto informácie sú všeobecné a nie sú určené ako osobitné lekárske rady. Ak máte otázky týkajúce sa liekov, ktoré užívate alebo by ste chceli získať viac informácií, obráťte sa na svojho lekára, lekárnika alebo zdravotnú sestru.
späť k: Prejdite si všetky lieky na diabetes

![Čiastočná recenzia knihy: [Mladý] dospelý charakter ADHD v zlodeji blesku](/f/0a1eeb68dea2d30bb7fa0baf5a67df6f.jpg?width=64&height=64)

